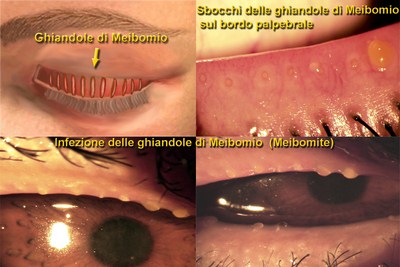
Nella più comune forma stafilococcica (secca), la blefarite è caratterizzata dalla presenza di squamette sottili, furfuracee al bordo palpebrale e sulle ciglia, (una volta asportate si riformano prontamente) mentre forma seborroica (oleosa), più frequentemente associata a calazi e orzaioli, oltre al rossore ed al gonfiore del bordo palpebrale, sono presenti scagliette untuose, ciglia conglutinate a ciuffetti e secrezioni di aspetto grumoso e schiumoso.
Un’accurata igiene palpebrale mediante detersione dei bordi palpebrali e della radice delle ciglia gioca un ruolo fondamentale nel controllo della blefarite:
- Utilizzare delle compresse di cotone caldo umide, (far bollire un litro d’acqua per 15‘ minuti con dischi di ovatta dentro) o delle garze calde imbevute di acqua o le salviette sterili detergenti (calde) prescritte e lasciare 15 minuti sulle palpebre chiuse, magari esercitando un massaggio verso la rima palpebrale (per facilitare l’evacuazione delle ghiandole di Meibomio). Lo scopo è quello di ammorbidire la secrezione solidificata facilitando il distacco delle squame ciliari e di rimuovere i detriti palpebrali.
- Detersione dei bordi palpebrali e della radice delle ciglia che si deve effettuare tirando la rima palpebrale a palpebre chiuse con un dito verso l’orecchio e strofinando energicamente la radice delle ciglia (come nelle foto sotto), con la salvietta detergente – dall’angolo palpebrale vicino al naso sino a congiungersi con l’altro dito, rimuovendo completamentente le secrezione ed i detriti alla base delle ciglia, la forfora, e le squamette qui presenti.
- Effettuare la pulizia dei dotti delle ghiandole di Meibomio con un cotton fioc. Se correttamente eseguita tale igiene, gioca un ruolo fondamentale nel controllo della blefarite e della Meibomite quasi sempre associata, in quanto rimuove i detriti palpebrali (altrimenti colonizzati dai batteri), riduce la loro proliferazione per l’azione meccanica e battericida del detergente, libera i dotti delle ghiandole di Meibomio, consentendo una minore evaporazione e stabilizzazione del film lacrimale, che si traduce in un rapido e netto miglioramento della sintomatologia (si riducono quasi subito bruciore, prurito, arrossamento, etc)
La detersione dei bordi palpebrali e della radice delle ciglia si effettua tirando la rima palpebrale a palpebre chiuse con un dito verso l’orecchio e strofinando energicamente la salvietta detergente dall’angolo palpebrale vicino al naso sino a congiungersi con l’altro dito rimuovendo completamentente le secrezione ed i detriti alla base delle ciglia, la forfora, e le squamette tipiche della blefarite.
Questo tipo di pulizia deve essere effettua:
- alla sera per eliminare detriti cellulari, impurità e l’inquinamento che si sono depositate sul viso;
- al mattino per rimuovere le secrezioni alla radice delle ciglia prodotte durante la notte e il sebo.
Possono essere associate pomate oftalmiche con associazione antibiotico/cortisonico che vengono applicate sul margine palpebrale dopo che è stata effettuata una accurata igiene palpebrale. Con il miglioramento della sintomatologia è possibile ridurre la frequenza di una così rigorosa igiene palpebrale, ma la quotidiana accurata detersione (da effettuare anche quando i sintomi della blefarite non sono evidenti), consente di rimuovere i detriti palpebrali (altrimenti colonizzati dai batteri, riducendone la loro proliferazione per l’azione meccanica e battericida del detergente), che se non eliminati riattivano il processo della blefarite.
CALAZIO:
Il calazio è una infiammazione cronica (è un lipogranuloma) di una o più ghiandole della palpebra superiore od inferiore (chiamate ghiandole del Meibomio dal medico tedesco Heinrich Meibom 1638–1700), deputate alla secrezione della componente lipidica del film lacrimale. Ne possediamo circa 70 per occhio, presenti sia nella palpebra superiore che in quella inferiore. (Ed in teoria ognuna può essere responsabile della formazione di un calazio).
La condizione predisponente è il ristagno delle secrezioni lipidiche ghiandolare nella compagine della ghiandola stessa che si verifica in presenza di blefariti (patologia a carico del margine che comporta una disfunzione nella secrezione delle ghiandole del Meibomio) . Condizioni sistemiche predisponenti, soprattutto in caso di calaziosi ricorrenti e recidivanti, sono disfunzioni tiroidee, intestinali croniche, acne rosacea e dermatite seborroica, disfunzioni ormonali che influenzano la densità dei lipidi secreti (p.e.gli ormoni androgeni aumentano la viscosità del sebo e inoltre le influenze ormonali sulla secrezione sebacea e viscosità potrebbero spiegare la maggior frequenza di calazi alla pubertà e durante la gravidanza), fattori alimentari (per questo è importante una corretta alimentazione con riduzione dei grassi per la prevenzione), una scarsa igiene del bordo palpebrale ed infine l’uso di prodotti cosmetici palpebrali che ostruiscono lo sbocco delle suddette ghiandole. La calaziosi ricorrente in un bambino o un giovane adulto dovrebbe richiedere una valutazione per congiuntivite virale e iperimmunoglobulinemia E (immunodeficienza autosomica dominante primitiva. Molto rara 1:1000000 – sindrome di Job).
Le Ghiandole di Meibomio sono ghiandole dotate di un canalino di escrezione (dotto escretore) che è visibile sul bordo della palpebra (freccie gialle della foto) attraverso il quale riversano il loro secreto lipidico andando a costituire la porzione lipidica del film lacrimale, essenziale per il mantenimento della fisiologia della superficie oculare. Infatti una infiammazione cronica a carico di queste ghiandole (MGD Meibomian Glands Dysfunction) è responsabile dell’occhio secco evaporativo, una delle patologie più comuni oculari e della blefarite altra infiammazione cronica delle palpebre.
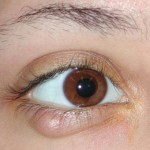
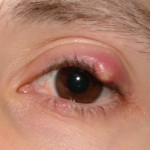
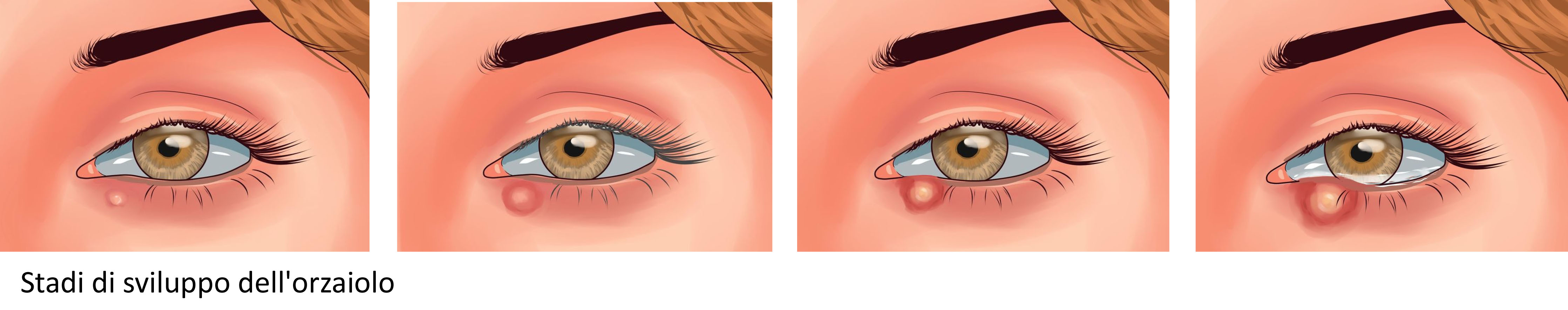
Può insorgere a tutte le età, sotto forma di un nodulo indolore che aumenta di volume (può anche essere esito di un orzaiolo, fase infiammatoria dolorosa della lesione palpebrale).
L’infiammazione diffusa acuta di queste ghiandole (detta Meibomite o blefarite posteriore) è responsabile di un quadro tipico e l’evoluzione può portare ad ostruzione definitiva con formazione di depositi lipidi calcari (dacrioliti) che spesso si associa alla sindrome dell’occhio secco. Inoltre i lipidi aggregati nei dotti vengono essere degradati dalla lipasi batteriche, causando la formazione di acidi grassi liberi, che irritano gli occhi (arrossamento e prurito delle ciglia) e talvolta causano cheratopatia puntata ossia un infiammazione della cornea. 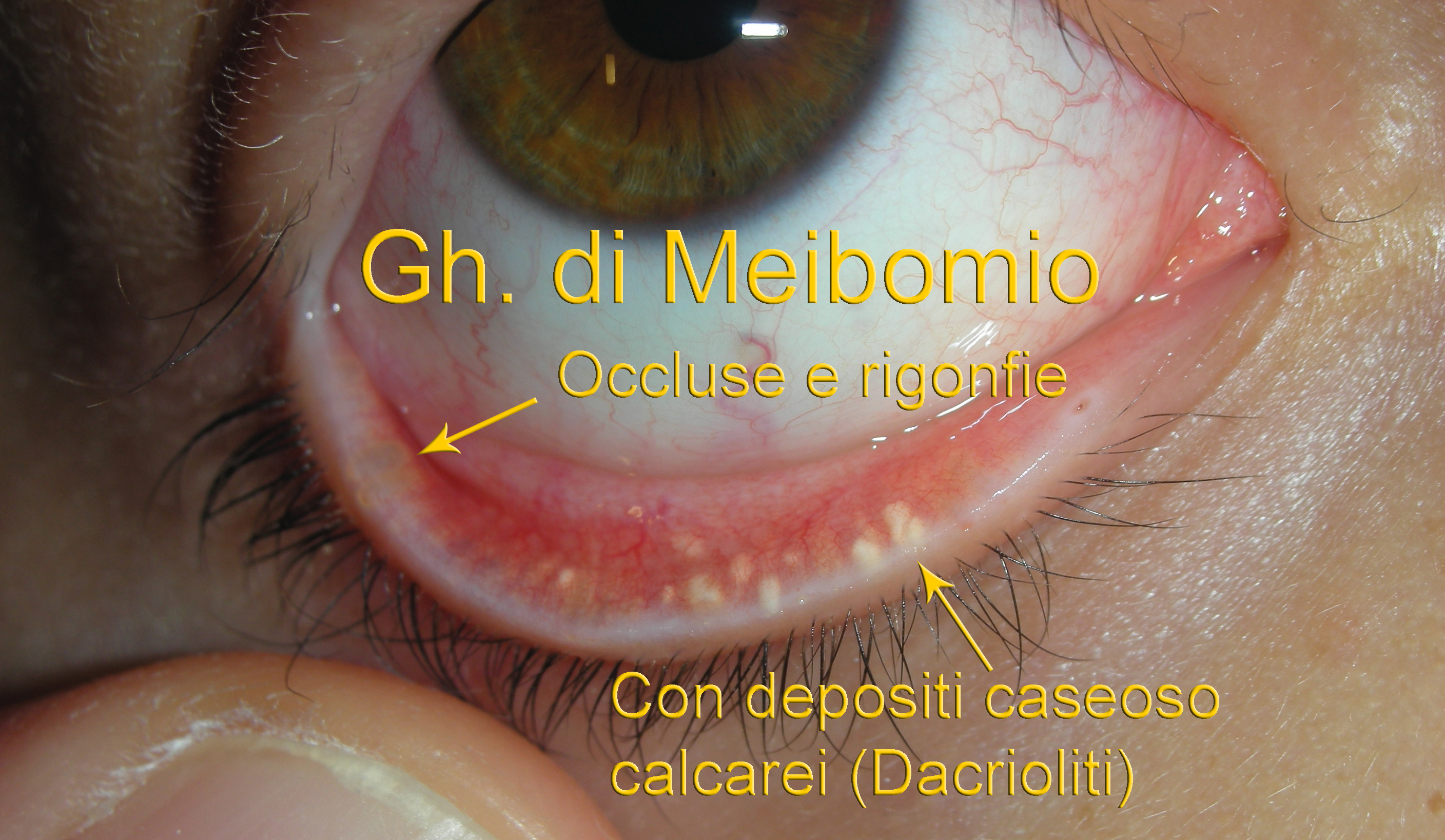
TERAPIA DEL CALAZIO
Il calazio è un’infiammazione cronica benigna che evolve spontaneamente con una risoluzione positiva nel giro di 4-6 settimane nel 40-50% dei casi. La terapia ne può ridurre il decorso e migliorare la sintomatologia, ma è molto importante che i pazienti comprendano il meccanismo patogenetico suddetto e l’importanza di un’accurata igiene del bordo palpebrale e le misure di salute generali (ad esempio, dieta corretta, il riposo, la gestione dello stress,) per mantenere una buona funzione della pelle. Come detto, il calazio può drenare spontaneamente, ma più frequentemente ha un decorso remittente/intermittente con riattivazione dell’infiammazione acuta a distanza di alcune settimane e spesso può recidivare. Se il calazio è piccolo, asintomatico e poco visibile non necessita di terapia specifica, mentre un trattamento conservativo medico per le forme sintomatiche può essere il seguente:
- principale terapia consiste nelle modificazioni dietetiche, in particolare nell’evitare gli insaccati ed altri cibi ricchi di lipidi e riduzione dell’alcool, di evitare o ridurre il caffè, cioccolato e cibi altamente raffinati, così come i cibi fritti e quelli che contengono grassi saturi
- impacchi con compresse di garza calda (per 15 minuti x 2-4 volte al giorno) associati a un massaggio energico verso il bordo palpebrale per favorire il drenaggio della ghiandola ostruita. In caso si voglia favorire un rimedio naturale per gli impacchi caldi, si può usare una patata bollita con la buccia, di dimensioni ragionevoli che possa essere applicata sulla palpebra permettendo una diffusione costante del calore per 10 minuti. Inoltre è gratis e può essere riutilizzata per vari giorni.
- detersione del bordo palpebrale (con prodotti specifici e/o tensioattivi) per disostruire i dotti escretori delle ghiandole di Meibomio
- l’uso di alcune pomate con associazione cortisonico/antibiotica 3-4 volte al dì su consiglio dell’oculista
- protezione del bulbo oculare limitando l’esposizione UV attraverso l’uso di occhiali da sole e cappelli.
ORZAIOLO: si forma come conseguenza dell’interessamento di ghiandole a secrezione acquosa, le gh. di Zeiss. Mentre il calazio è un’infiammazione granulomatosa cronica, l’orzaiolo è un’infiammazione acuta piogenica (data quasi sempre da stafilocchi presenti sul bordo palpebrale), con leucociti polimorfonucleati (PMN), necrosi e con formazione di una pustola (una bollicina gialla di pus). Inoltre il calazio è più grande, meno doloroso, con insorgenza più lenta (alcuni giorni) rispetto all’orzaiolo. Tuttavia le due patologie possono coesistere o una condizione può provocare l’altra. Trattandosi comunque in tutte e due casi di infezioni è obbligatoria la sospensione dell’uso di lenti a contatto.
INNOVATIVA TERAPIA PER QUESTE FORME DI INFIAMMAZIONE DEL BORDO PALPEBRALE E PER L’ OCCHIO SECCO AD ESSE COLLEGATO!!!
VENITE A SCOPRIRE L’ INNOVATIVO TRATTAMENTO
CON LUCE PULSATA PER LE PALPEBRE !!!
http://www.occhioebenessere.it/benessere-innovazione/luce-pulsata-di-ultima-generazione/