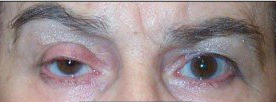
La ptosi palpebrale è l’abbassamento della palpebra superiore oltre il livello considerato normale. Ciò causa una riduzione del campo visivo nel paziente, e nel bambino piccolo può costituire un problema per lo sviluppo normale delle vie visive con possibile ambliopia (occhio pigro).
I pazienti con ptosi palpebrale tengono le palpebre aperte con difficoltà e per compensare l’abbassamento della palpebra tendono ad inarcare le sopracciglia ed innalzare la fronte.
Parliamo di ptosi palpebrale congenita quando è presente dalla nascita, può interessare entrambi gli occhi ed è causata da una distrofia del muscolo che si occupa di elevare la palpebra.
Nel caso di ptosi palpebrale acquisita le cause possono essere molteplici ed è utile ricorrere ad una classificazione:
- aponeurotica: involutiva (legata all’ età) o dovuta ad altre alterazioni disinserzionali dell’aponeurosi (tendine del muscolo che eleva la palpebra e si inserisce a ventaglio sul tarso, ovvero lo scheletro fibroso della palpebra);
- miogenica: associata ad una ridotta funzione del muscolo elevatore della palpebra superiore (Myasthenia Gravis o forme congenite di oftalmoplegia progressiva);
- neurogena: come si osserva nella paralisi del 3° nervo cranico o nella sindrome di Horner;
- meccanica: associata all’ “effetto peso” di masse palpebrali o cicatrici;
La forma di ptosi post-traumatica può essere considerata all’ interno di una sottocategoria possibilmente presente all’ interno di ognuno dei gruppi sopra descritti, in base alla dinamica del trauma.
VALUTAZIONE PRE-OPERATORIA NELLE PTOSI ACQUISITE
Nella valutazione e gestione del caso pre-operatorie, per prima cosa è importante l’ attenta anamnesi del paziente comprendente dati di comparsa, durata e progressione della ptosi, variazione giornaliere della severità della ptosi e presenza di storia di secchezza oculare.
L’ esame oculoplastico comprende la determinazione del grado di severità della ptosi, la funzione dell’ elevatore, l’altezza della piega palpebrale e la coesistenza di altri problemi oculari come una retrazione palpebrale inferiore, una dermatocalasi oppure una retrazione della palpebra superiore controlaterale (situazioni che potrebbero creare una pseudoptosi e simulare una vera ptosi).
Una ptosi acquisita aponeurotica è caratterizzata da una buona funzione del muscolo elevatore, una piega palpebrale più alta del normale ed una palpebra più bassa nello sguardo verso il basso.
Se una storia di Myasthenia Gravis è sospettata, è necessario eseguire test di stimolazione elettrofisiologici o test per valutare la stanchezza precoce del muscolo (Test con Edrofonio o con ghiaccio).
Al contrario di altri specialisti, il chirurgo oculoplastico è perfettamente a conoscenza della Legge di Hering, molto frequente nelle forme di ptosi aponeurotica. Molto spesso una ptosi bilaterale risulta evidente solo da un lato. Questo fenomeno accade per la presenza di una uguale innervazione ad entrambi i muscoli elevatori dei due lati e correggendo soltanto l’ elevazione di una palpebra, quella controlaterale appare peggiore e più bassa.
IMPORTANZA DELL’ ESAME OCULARE e DELLA FUNZIONE LACRIMALE
Come avviene nella valutazione di una blefaroplastica cutanea, é fondamentale valutare PRIMA DI QUALSIASI INTERVENTO palpebrale la funzione visiva in maniera completa (passo che ovviamente i chirurghi plastici non sono in grado di fare), la dinamica palpebrale, la presenza o l’ assenza del fenomeno protettivo di Bell (occhi che ruotano indietro con la chiusura palpebrale), possibile lesioni corneali da esposizione, la condizione del film lacrimale ed il grado di lubrificazione oculare. In caso di secchezza oculare riscontrata, è importante pianificare un intervento discutendone con il paziente. In base alla gravità della sindrome da occhio secco, l’ intervento potrà essere sconsigliato oppure caratterizzato da una ipocorrezione per evitare problemi di aggravamento della secchezza post-operatorio.
Durante la visita oculoplastica è fondamentale anche riconoscere la presenza o l’ assenza di condizioni sistemiche potenzialmente associate:
- elastosi solare: perdita di fibre elastiche nel derma secondaria ad eccessiva esposizione solare in paziente che presentano un aumentato rischio di sviluppare cheratosi attiniche e carcinomi basocellulari;
orbitopatia tiroide correlata: comunemente associata ad erniazione di grasso orbitario, esoftalmo, ed aumentata vascolarizzazione orbitaria con possibili sanguinamenti intraoperatori; - sindrome da blefarocalasi: nonostante la maggioranza degli stessi medici continua a confondere i termini, è da non confondere con la dermatocalasi, si tratta di malattia rara che colpisce in genere le palpebre superiori, caratterizzata da edema palpebrale intermittente, che ricorre frequentemente ed improvvisamente. Questo determina il rilassamento del tessuto palpebrale mimando un’accelerazione dei normali processi fisiologici legati all’ età. In circa il 50% dei pazienti è unilaterale;
- edema periorbitario: può essere associato ad un edema generalizzato in presenza di patologie cardiovascolari, metaboliche, ematologiche o sindromi rare (Melkersson-Rosenthal o Asher syndromes)
INDICAZIONI CHIRURGICHE
La ptosi dell’ adulto è tipicamente sintomatica, con pazienti che lamentano un aspetto stanco oltre ad una limitazione del campo visivo. Inoltre è possibile che venga riferita una stanchezza del muscolo frontale dovuta alla costante elevazione compensatoria del sopracciglio nella sforzo di aiutare una palpebra ptosica. E’ molto importante documentare con fotografie ed esame del campo visivo qualsiasi intervento funzionale. Un intervento per correzione di una ptosi palpebrale può essere effettuato in qualsiasi momento, salvo in casi di ptosi post-traumatica, in cui conviene attendere almeno 6 mesi dopo il trauma prima di intervenire. Discorso simile avviene in ptosi associate a malattie neurogene o miogene come la Myasthenia gravis, in cui conviene ritardare la correzione chirurgica fino a quando le condizioni sistemiche sono stabili e ben controllate con terapia medica.
SCELTE CHIRURGICHE
Con poche eccezioni, la maggior parte delle ptosi acquisite possono essere trattate con una riparazione/avanzamento o resezione dell’ aponeurosi sia per via cutanea che per via congiuntivale. Sospensioni al muscolo frontale devono essere limitate a ptosi congenite oppure a ptosi acquisite gravi miogene, neurogene o traumatiche con danno al muscolo elevatore. Quando è presente una difficoltà alla chiusura palpebrale associata alla ptosi (come in caso di ptosi miogene) è necessario evitare ipercorrezioni che potrebbe condurre a danni corneali gravi.
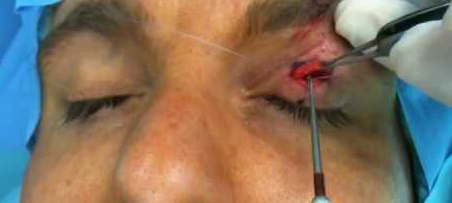
PROCEDURA CHIRURGICA
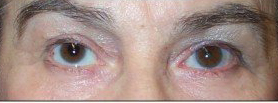
La piega palpebrale è marcata per indicare il punto di incisione cutanea. Si procede successivamente all’ infiltrazione di anestesia topica, senza andare troppo in profondità nella palpebra, cosa che potrebbe influenzare gli aggiustamenti dell’ altezza palpebrale durante l’ intervento. Con questo tipo di procedura si individua l’ aponeurosi del muscolo elevatore e si ancora il lato libero alla superficie anteriore del tarso con Vicryl 5/0, eliminandone l’ eccesso. Il primo punto è sempre lievemente mediale alla pupilla, punto in cui la palpebra normale è più elevata. Quando si è sicuri dell’ altezza palpebrale desiderata (confrontando con l’ altro occhio e ipercorreggendo di circa 1 mm) si procede a fissare la palpebra al tarso con punti addizionali (di solito 3 in totale).
Al termine di questo step chirurgico, si elimina la cute in eccesso e di suturano i margini cutanei.
TERAPIA POST-OPERATORIA
Un unguento antibiotico è posizionato al termine dell’ intervento sulla ferita cutanea, e impacchi di ghiaccio sono applicati per ridurre l’ edema post-intervento.
Le dimissioni avvengono dopo circa 90-120 minuti di osservazione con terapia anti dolorifica per 2-3 giorni e impacchi freddi per lo stesso tempo. La terapia antibiotica topica sulla ferita ed un unguento lubrificante oculare vanno invece prescritti per 7-10 giorni minimo.
Molto importante è istruire il paziente che un forte dolore orbitario può essere un segno di sviluppo di emorragia orbitaria.
La sutura cutanea andrà rimossa dopo 7-10 giorni dall’ intervento.