- Anatomia del bulbo oculare visto in sezione
- Anatomia degli annessi oculari
- Anatomia della cornea
- Anatomia del cristallino e dell’ apparato sospensore
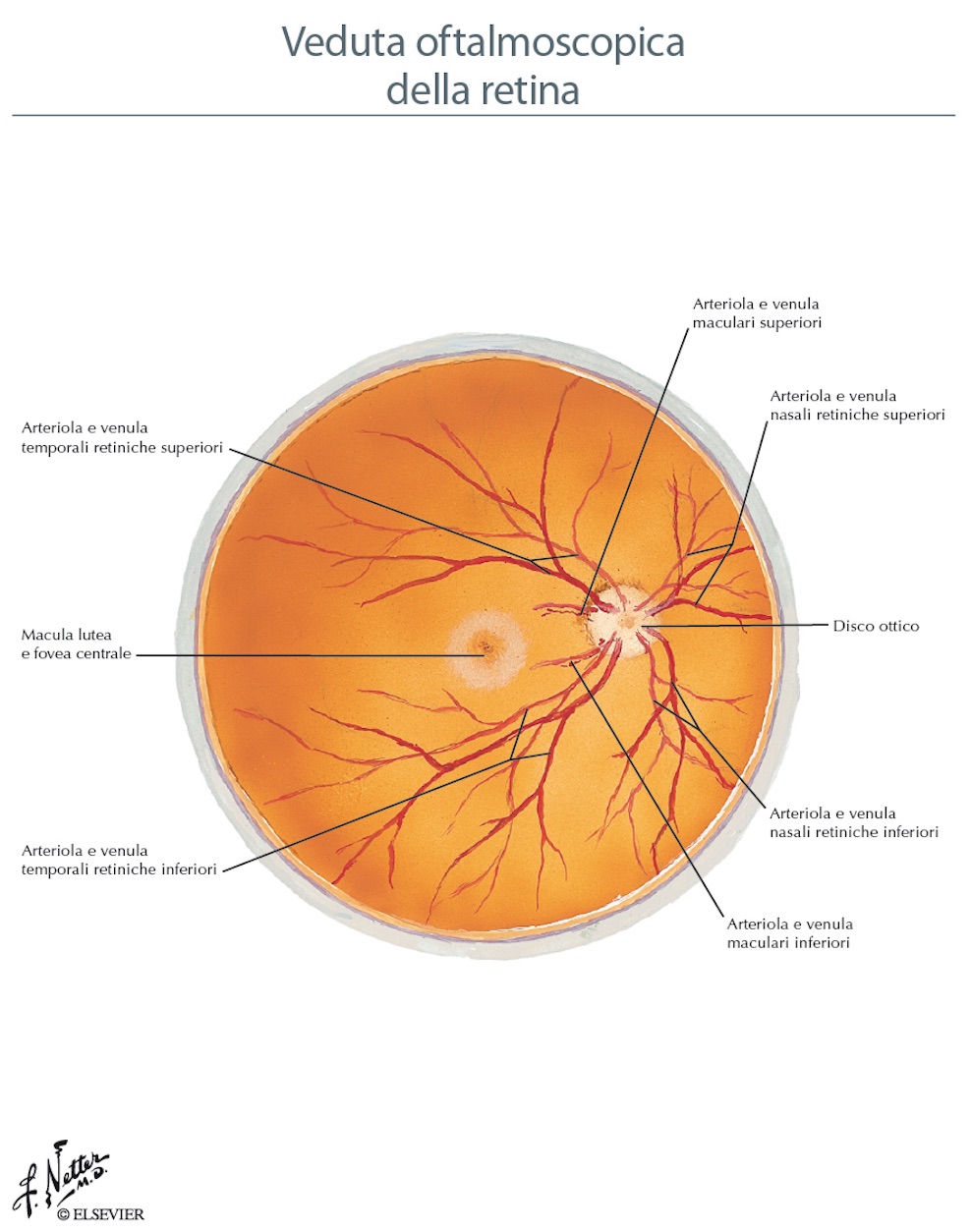
- Anatomia della retina vista dal’ oculista all’ esame del fundus oculi
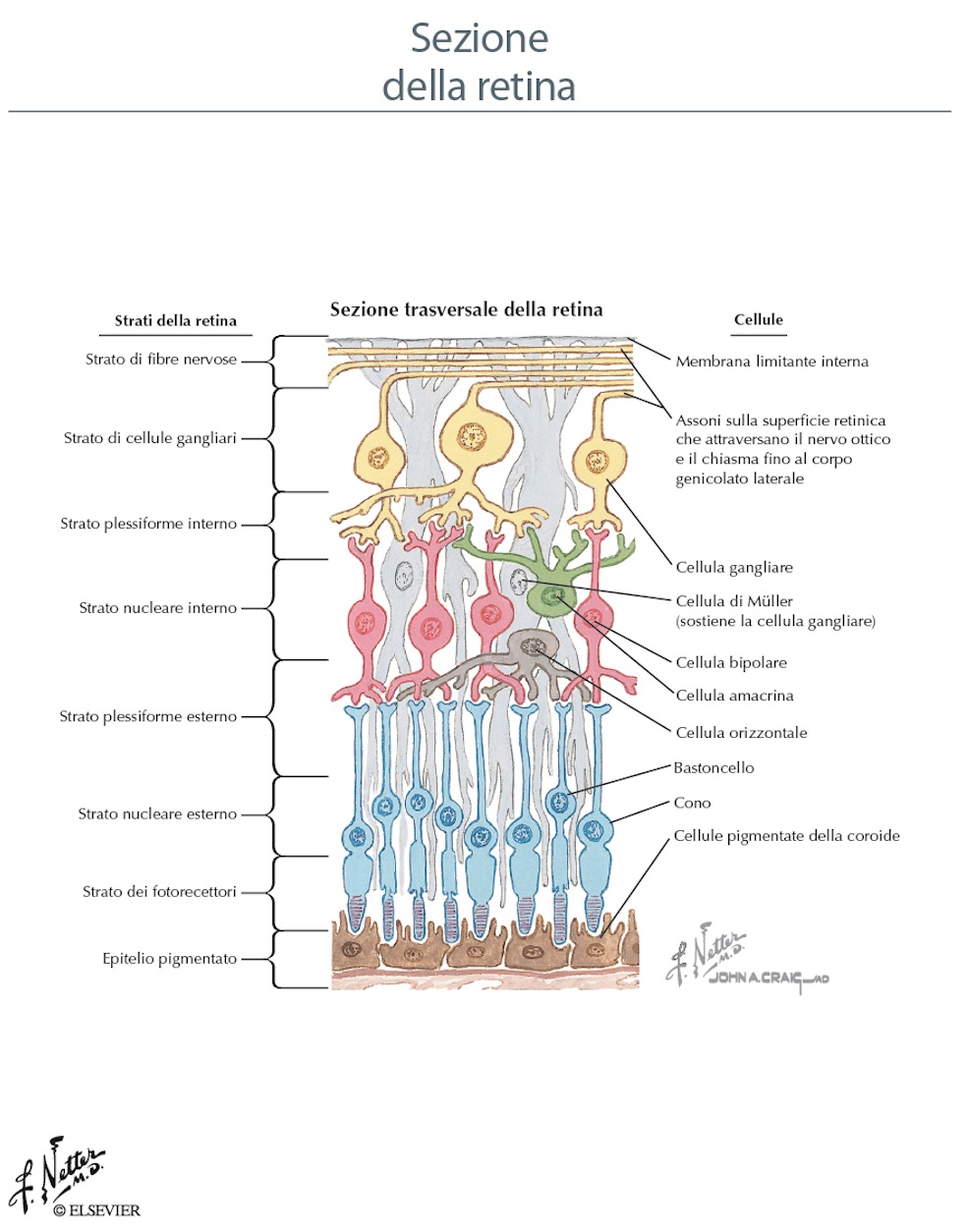
- Anatomia della retina in sezione
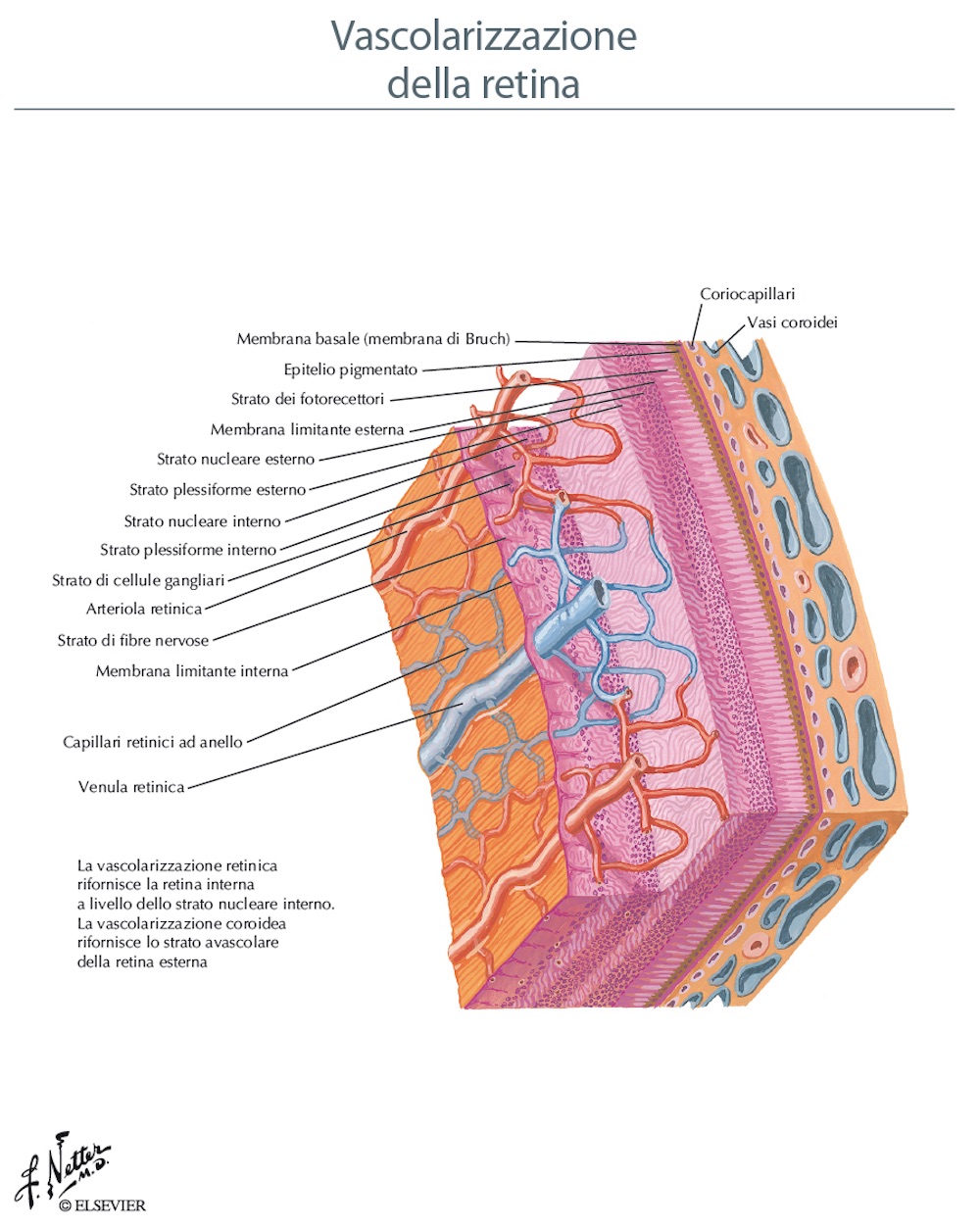
- Anatomia vascolare della retina
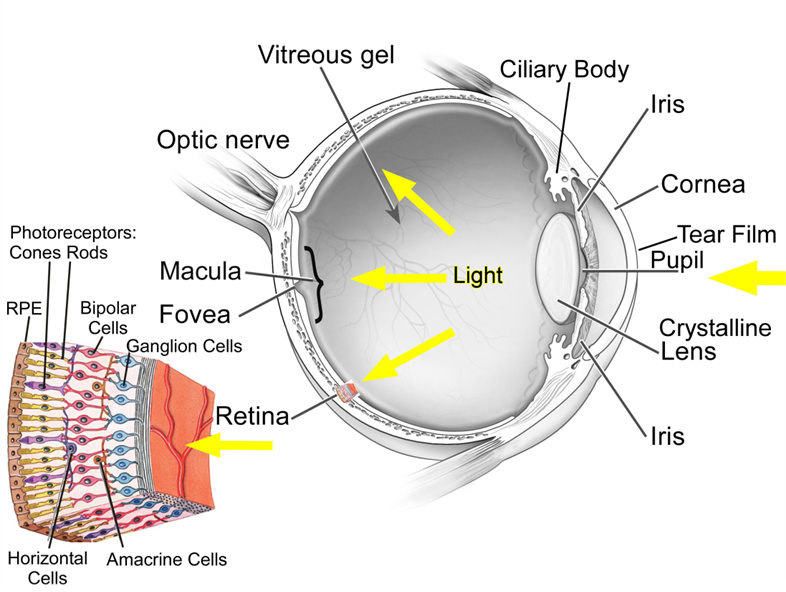
- Percorso della luce verso la retina
- Anatomia del nervo ottico
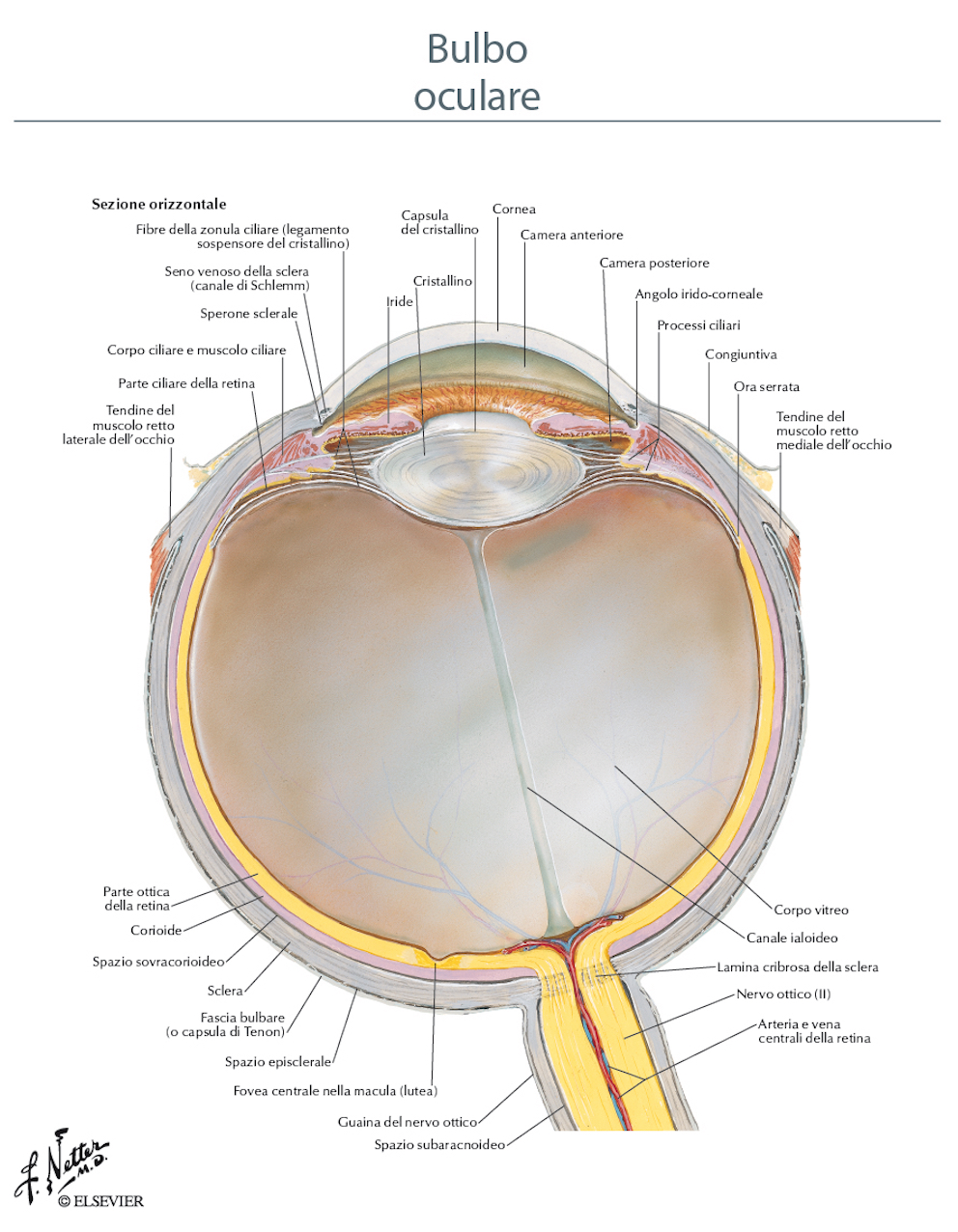
L’occhio è costituito da diverse strutture dotate di una precisa funzione:
- congiuntiva
- cornea
- umore acqueo
- iride e pupilla
- cristallino
- umore vitreo
- retina e macula
- coroide
- sclera
- nervo ottico
L’anatomia dell’occhio è visibile nelle fotografie qui sopra presenti.
Le malattie oculari si verificano quando anche sola una di queste strutture viene danneggiata.
Comprendere l’anatomia oculare è fondamentale per capire come funziona l’occhio. La struttura dell’occhio è complessa e in delicato equilibrio. Esso è costituito da numerose strutture che concorrono a realizzare una funzione importante: trasformare i raggi luminosi che giungono dall’esterno in segnali da trasmettere al sistema nervoso centrale per permetterci di vedere. La fase più complessa del processo visivo si realizza nella retina.
La luce attraversa l’intero spessore della retina e colpisce i fotorecettori (coni e bastoncelli) che costituiscono la parte più esterna della retina nervosa a contatto con lo strato delle cellule dell’epitelio pigmentato retinico. Gli stimoli luminosi che provengono dal mondo esterno vengono percepiti dalle cellule nervose della retina e trasformati in impulsi elettrici inviati attraverso le vie ottiche al cervello dove avviene l’elaborazione e la percezione dell’immagine visiva.
Congiuntiva
La congiuntiva è una sottile membrana epiteliale trasparente che riveste la superficie interna delle palpebre (congiuntiva tarsale) la quale si ripiega formando in tal modo una sorta di sacco (fornice o cul di sacco congiuntivale) per rivestire infine la parte anteriore ed esterna dell’ occhio (congiuntiva bulbare). Le due porzione congiuntivali scorrono l’una sull’altra, lubrificate dal liquido lacrimale agevolando i movimenti dell’occhio. All’angolo interno dell’occhio, la congiuntiva ripiegandosi su se stessa forma una ripiegatura, la plica semilunare, ed una sporgenza rosea, carnosa, la caruncola lacrimale, contenente ghiandole lacrimali accessorie e ghiandole sebacee. Le congiuntiva è costituta da cellule epiteliali (epitelio colonnare e squamoso) disposte in 3-5 strati e uno stroma (tessuto connettivo riccamente vascolarizzato). La sua principale funzione è quella di protezione del bulbo oculare, grazie al rivestimento epiteliale e di consentire a questo di muoversi costantemente e liberamente in tutte le direzioni senza disturbi dell’attrito delle sue superfici grazie alla lubrificazione delle lacrime. Sono distribuite in tutta la congiuntiva differenti tipi di ghiandole con funzioni specifiche per la produzione del film lacrimale ghiandolare formato prevalentemente da cellule caliciformi che contengono granuli di mucina (goblet cells) che provvedono alla produzione dello strato mucoso interno del film lacrimale, da ghiandole sebacee e ghiandole sierose (occhio secco ). La congiuntiva, che ospita nel suo fornice congiuntivale numerose specie batteriche (che qui vivono in genere senza recare nessun disturbo), per la sua particolare anatomia e l’esposizione diurna pressoché continua al pulviscolo, pollini, batteri etc. oltre alla protezione fisica e biologica delle lacrime, è specificatamente dotata di meccanismi di difesa a livello immunitario mediati dal tessuto congiuntivale (follicoli linfatici) che viene drenato dai linfonodi preauricolari e sottomandibolari.
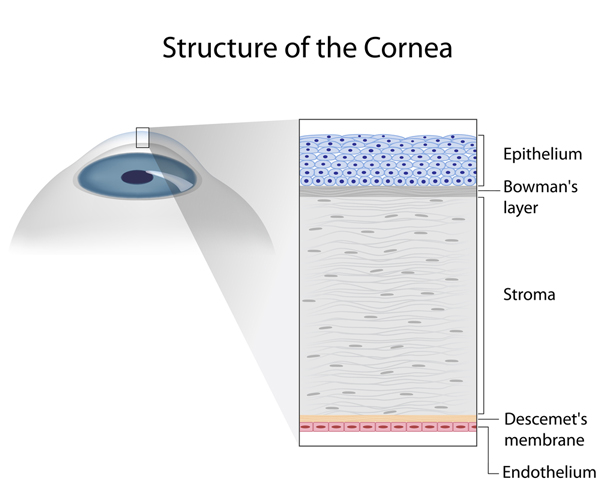
Cornea
La cornea è l’”obiettivo” dell’occhio esterno, una specie di vetrino a cupola di difficile visualizzazione, perché totalmente trasparente, ne possiamo infatti osservare la curvatura solo di profilo ( guardando un occhio da davanti vediamo il colore dell’iride, ma non notiamo la cornea). La cornea è avascolare, cioè priva di vasi, pur essendo un tessuto estremamente vitale. Infine è speculare ossia la sua curvatura è estremamente levigata e con il film lacrimale che la bagna, ha la caratteristica di riflettere e rifrangere le immagini. Queste caratteristiche, uniche in tutto il corpo umano, le consentono di far pervenire i raggi luminosi all’interno dell’occhio con un’adeguata curvatura, atta (insieme a quella offerta dal cristallino) a far giungere le immagini nitide sulla retina (in particolare sulla fovea ). Dipendono da questo tessuto specializzato, con uno spessore centrale di soli 0,54 mm, sul quale applichiamo le lenti a contatto, i 2/3 del potere ottico dell’occhio. La curvatura corneale anteriore è di 48.6 diottrie (D) e quella posteriore media è di -6.8 D (con un complessivo potere refrattivo della cornea di circa 43 diottrie(D)). Con l’età la curvatura corneale cambia leggermente. In linea di massima, in un soggetto normale adulto la cornea è più curva sul meridiano verticale (di circa 0.5 D) rispetto al meridiano orizzontale, condizione responsabile dell’astigmatismo detto “fisiologico secondo regola”. Questa differenza fra curvatura verticale ed orizzontale diminuisce con l’età, per annullarsi intorno ai 70 anni (tendenza ad evolvere verso l’astigmatismo contro regola nell’età senile). Nella struttura anatomica della cornea, si riconoscono 5 strati dall’esterno all’interno; l’ epitelio corneale stratificato, la sottile membrana basale di Bowman, lo stroma (costituito principalmente da fibre collagene e che rappresenta i 4/5 del suo spessore), la membrana di Descemet e l’ endotelio corneale (unico strato di cellule altamente specializzate responsabili della nutrizione e della barriera osmotica che tappezza la faccia posteriore della cornea). L’endotelio è quindi lo strato più interno della cornea ed è composto da un unico strato cellulare di cellule piatte e poligonali di circa 5 micron di spessore che non hanno capacità rigenerative, la cui densità media in individui adulti è in media 2700 cell/mm2, con un range di 1600-3200 cell/mm2 ed il cui numero si riduce con l’età. Esso svolge un ruolo importante nel mantenimento della fisiologica sopravvivenza e trasparenza della cornea. Infatti è attraverso di esso che passano l’ossigeno dalla camera anteriore ed i nutrienti essenziali (ad esempio, glucosio, aminoacidi) della cornea, mentre la trasparenza corneale viene mantenuta grazie all’azione dell’endotelio che agisce come una barriera selettiva alla penetrazione di sale e metaboliti nello stroma e pompando attivamente ioni bicarbonato dallo stroma all’acqueo evitando che la cornea si imbibisca di acqua. E’ grazie alle possibilità di modificare la curvatura della superficie corneale e quindi, in definitiva il potere diottrico dell’intero occhio, offerte oggi dai nuovi laser che si basano la maggior parte delle tecniche di chirurgia refrattiva.
Umore acqueo
È il liquido contenuto nella camera anteriore dell’occhio, fra cornea, iride e cristallino. Viene prodotto continuamente a livello dei corpi ciliari (strutture oculari poste dietro l’ iride) e defluisce in maggior quantità a livello del trabecolato (struttura reticolare a livello dell’ angolo irido-corneale). Ha il compito di mantenere la tensione interna dell’occhio entro determinati valori e di nutrimento per la cornea.
Iride
Data la perfetta trasparenza della cornea, l’iride è la parte più visibile dell’occhio, quella che definisce il colore degli occhi in rapporto alla quantità e alle caratteristiche della melanina distribuita sulla sua superficie (dimensioni dei granuli e loro caratteristiche), che ne determinano in definitiva, il colore. L’iride rappresenta quello che è il diaframma nella macchina fotografica ed attraverso la variazione del diametro pupillare (pupilla)è in grado di regolare la quantità di luce che raggiunge la macula.
Anatomicamente l’iride è il diaframma muscolare che regola la quantità di luce che deve entrare nell’occhio nelle varie condizioni d’illuminazione ed è costituita da tessuto fibrovascolare pigmentato (stroma irideo) e muscolare. Si distinguono 3 zone nell’iride: la porzione ciliare o corpo, il collaretto e la zona pupillare (vicino alla pupilla) e due muscoli con funzioni opposte: lo sfintere della pupilla responsabile della costrizione pupillare, ed il muscolo dilatatore della pupilla che appunto la dilata. La pupilla è quindi in continuo movimento passando da 1,5 -2 mm (miosi che si realizza per azione nervosa parasimpatica mesencefalica sul muscolo costrittore della pupilla), sino a 8-9 mm (midriasi che è determinata dall’azione delle fibre nervose del sistema nervoso simpatico che raggiungono il muscolo dilatatore della pupilla). Le variazioni del diametro pupillare, che sono di fondamentale importanza nella di chirurgia refrattiva, dipendono essenzialmente dalla luce ambientale, rispetto ad uno “stato pupillare” caratteristico per ognuno di noi per prevalenza del simpatico o del parasimpatico. Altri fattori possono però influenzare la dinamica pupillare (difetto di vista, stato emotivo, situazioni di stress, stanchezza, farmaci assunti, etc.) o infiammatori (iriti, iridocicliti, glaucoma acuto). L’iride ed il corpo ciliare costituiscono l’uvea anteriore (quella posteriore è invece data dalla coroide). Nella sua porzione posteriore l’iride è in rapporto con l’epitelio dei processi ciliari dove è prodotto l’umore acqueo.
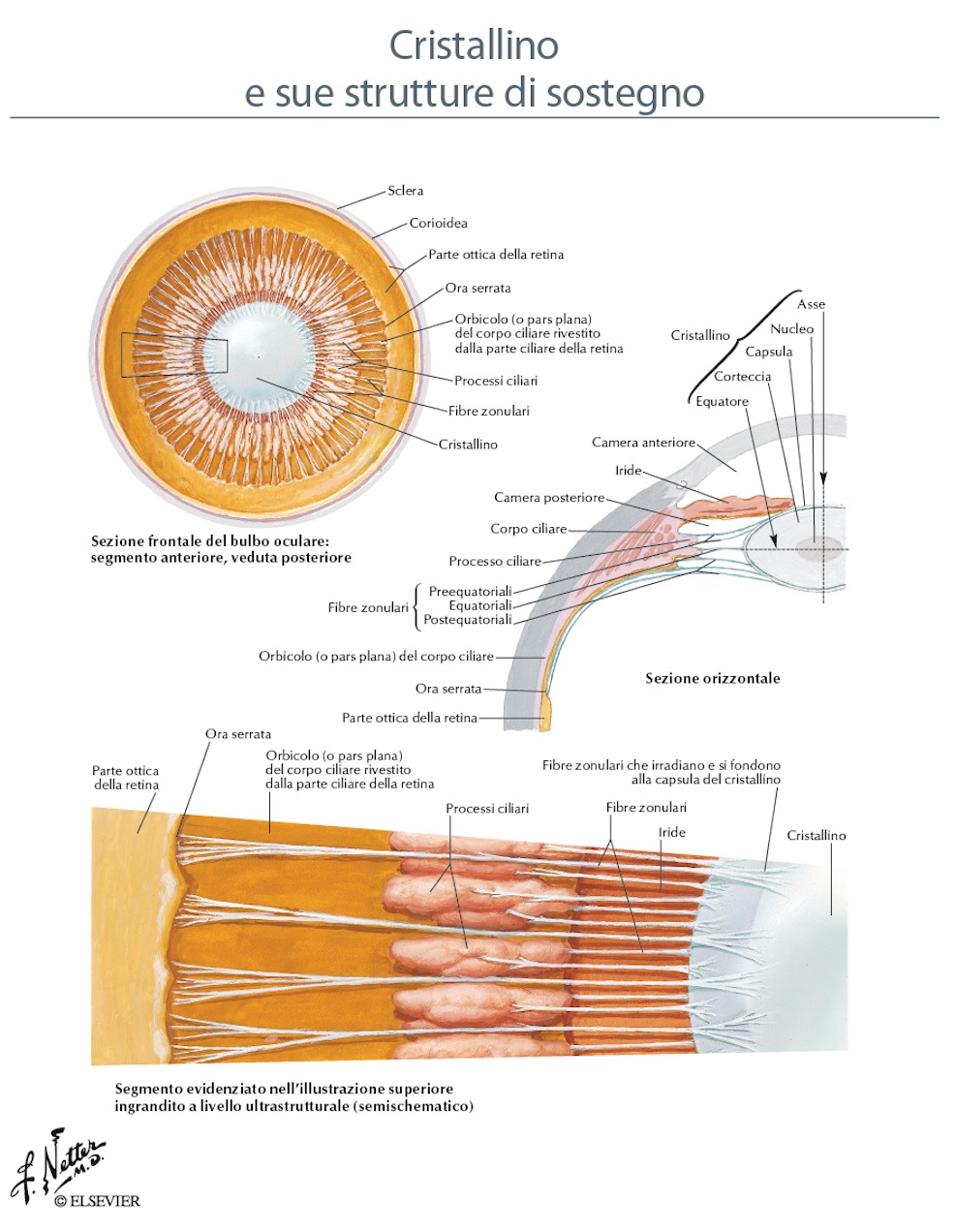
Cristallino
Il cristallino, anche conosciuto con il nome di “lente”, è a tutti gli effetti una lente di ingrandimento (di circa 11mm di diametro per 4,5mm di spessore) che, posizionata dietro l’iride e consente la messa a fuoco degli oggetti sulla retina variando il suo potere accomodativo. Il cristallino è avvolto da un “sacco” detto capsula (dove oggi viene posizionato il cristallino artificiale) ed è sospeso dietro l’iride, da un sistema di piccole fibre (apparato zonulare di Zinn) che lo ancorano al corpo ciliare. Si può immaginare come un palloncino pieno d’acqua legato da fili all’equatore. La lassità o tensione esercitata da tali fili consentirebbe di variare lo spessore del palloncino da globoso a piatto. Nell’occhio il cristallino funziona esattamente così. In un occhio normale (emmetrope), cioè esente da vizi di refrazione, il cristallino insieme alla cornea consente, ai raggi luminosi paralleli che provengono dall’infinito, di giungere perfettamente a fuoco sulla macula generando quindi sulla retina immagini nitide. Nella visione per vicino (in cui quindi i raggi che penetrano nell’occhio non sono paralleli, ma divergenti), il cristallino può modificare il suo spessore compensando in tale maniera la sfocatura per vicino (processo detto di accomodazione ). In effetti sempre in un occhio emmetrope (ma lo stesso disturbo si presenta anche in tutti i vizi di refrazione), tale meccanismo, efficientissimo in giovane età superati i 45 anni, perde gradatamente la sua efficienza determinando una sfocatura delle immagini per vicino tanto che queste, per poter essere nuovamente messe a fuoco, necessitano di una correzione con occhiali. Tale perdita di efficienza è comunemente definita (presbiopia). Con l’avanzare dell’età, oltre alla maggiore incapacità di compenso, il cristallino perde la sua caratteristica principale, la trasparenza, iniziando ad opacizzarsi in maniera lenta, graduale e soggettiva sino a determinare una serio ostacolo alla visione. Il cristallino opacizzato viene così definito genericamente “cataratta” (corticale e nucleare) e l’unica soluzione per togliere questo appannamento visivo è l’intervento di cataratta con impianto di cristallino artificiale (IOL).
Uvea o tonaca vascolare
L’ uvea è una struttura vascolare composta da coroide, corpo ciliare ed iride.
Coroide
É il sottile strato vascolare che separa la sclera dalla retina. Permette l’irrorazione della parte esterna della retina compresi i fotorecettori e l’epitelio pigmentato retinico, nonché della regolazione della temperatura interna dell’occhio. E’ provvista di cellule pigmentate (da cui può originare il melanoma della coroide) che insieme all’epitelio pigmentato retinico, assorbono la luce e riducono le riflessioni di questa.
Sclera
La sclera è il tessuto duro elastico che come un “guscio” bianco-opaco (costituito di fibre collagene) avvolge e protegge l’occhio. Visivamente notiamo solo la parte bianca intorno all’iride , ma la sclera è praticamente una sfera (come una pallina da ping-pong) con un unico foro, localizzato nella porzione posteriore dell’occhio, dove passa il nervo ottico. Nei bambini la sclera è più sottile e traslucida facendo trasparire la sottostante e scura coroide (la sclera nei piccoli infatti risulta bluastra), mentre nell’età senile tende a diventare giallognola. Esternamente ad essa sono inseriti i 6 muscoli oculari esterni che consentono all’occhio di muoversi in tutte le direzioni. Internamente ad essa troviamo lo strato vascolare, la coroide, e lo strato nervoso, la retina.
Umore Vitreo
L’occhio è ripieno, per i 4/5 del suo volume, di un liquido viscoso, trasparente, avascolare, simile alla chiara dell’uovo, (costituito per il 99% di acqua e per il restante 1% di fibre collagene ed acido ialuronico), detto appunto vitreo. Perfettamente trasparente ed aderente alla retina (tramite una membrana, detta limitante interna) e al cristallino, riempie ogni spazio della camera vitrea. Molteplici sono le funzioni del vitreo che vanno dalla funzione metabolica e di nutrimento filtrando e selezionando le molecole che lo attraversano, impedendo la trasmigrazione cellulare al suo interno essendo anelastico ed impermeabile, alla funzione diottrica, in quanto è perfettamente trasparente, a quella di riempimento e di assorbimento dei microtraumi esterni bulbari, a quella di reagire alle infiammazioni in quanto possiede capacità degenerative e proliferative. Inoltre, considerando la rapidità dei movimenti oculari e le violente trazioni esercitate sul bulbo dai muscoli oculari e quindi le trazioni interne tangenziali alle quali sono sottoposte strutture particolarmente delicate come la retina ed il cristallino, il vitreo svolge una particolare funzione di protezione su questi tessuti. Nel giovane presenta 3 zone di particolare aderenza alla retina, all’ora serrata la parte più periferica ed anteriore di questa, un’area anulare larga circa 4 mm detta base del vitreo che è la più tenace è presenterà una residua aderenza per tutta la vita, a livello della papilla ottica la testa del nervo ottico al polo posteriore dell’occhio e lungo i vasi arteriosi e venosi principali. Con il trascorrere degli anni la perdita di consistenza dell’acido ialuronico è responsabile della “fluidificazione” della porzione posteriore del vitreo (processo che aumenta con l’età, sopra gli 80 anni di età oltre la metà del gel è fluidificato) e formazione di lacune di vitreo fluidificato. Le fibre collagene (che costituiscono l’”impalcatura” del vitro), si aggregano in filamenti di dimensioni maggiori (“sineresi vitreale”(già presente nel 5% dei soggetti dai 21 ai 40 anni). Questi aggregati fibrillari, più o meno densi, galleggiano nelle aree fluidificate con caratteristici post-movimenti, venendo percepite dal paziente come mosche volanti, fili di ragnatela, etc. dette dagli oculisti “corpi mobili o miodesopsie”. L’ulteriore fluidificazione del vitreo e la coalescenza delle lacune vitreali porta al collasso del vitreo che si concretizza nel “distacco posteriore di vitreo fenomeno che spesso allarma seriamente il paziente consistente nella perdita di aderenza del vitreo alla papilla ottica e ai vasi retinici. I “corpi mobili o miodesospsie sono dovuti a condensazione del collagene vitreale (molto più raramente a coaguli ematici organizzati dopo una emorragia vitreale, trauma, o flocculi post-infiammatori), da fibre collagene e acido ialuronico. La capacità di quest’ultimo di legare le molecole d’acqua è alla base del mantenimento della struttura del gel vitreale. Le cellule retiniche sono incapaci di avvertite dolore, temperatura e pressione per cui quando si realizza il distacco posteriore del vitreo non si avverte nessun dolore o tensione dell’occhio, ma solo la percezione di numerosi corpi mobili a volte con associati lampi luminosi. Le miodesopsie galleggiando nella parte fluidificata del vitreo, si muovono seguendo i movimenti dell’occhio, ma sono dotate di post-movimenti, cioè quando l’occhio si ferma, proseguono nel loro percorso per inerzia. Sono quindi percepite non come macchie fisse, ma come conchiglie che seguono il moto ondoso al di sopra della sabbia. Nonostante siano fastidiose, si tratta comunque di manifestazioni benigne che nella maggior parte dei casi, soprattutto quelle più piccole si risolvono da sole in qualche mese e che non hanno dirette influenze sullo stato oculare. Solo in una bassa percentuale dei casi sono più grandi e tendono a persistere per anni recando un notevole disagio nella vita quotidiana. Comunque, circa il 15% dei pazienti con distacco acuto del vitreo sintomatico (associato a lampi, numerosi corpi mobilie o appannamento della vista) presenta delle rotture retiniche periferiche e se si associa emorragia vitreale il rischio di avere delle lacerazioni retiniche sale al 70%. Quindi la percezione di una miodesospsia, piccola o grande che sia, necessita di un accurato controllo del fondo oculare da parte dell’oculista che dovrà essere ripetuto a circa 4-6 settimane di distanza in caso di distacco di vitreo incompleto o lesioni periferiche della retina a rischio.
Retina
É la “pellicola” dell’occhio, un velo di tessuto nervoso trasparente (spessa dai 500 µ in periferia sino ai 250 µ a livello della fovea) (1 “µ” o micron, e` pari a 1 millesimo di millimetro), che riveste internamente la coroide e che trasforma l’informazione luminosa in un segnale elettrico che viene quindi veicolato, tramite il nervo ottico e la radiazione ottica, alla corteccia cerebrale deputata alla visione, nella regione occipitale (area calcarina).
E’ costituita da diversi strati di cellule stratificate in cellule orizzontali, bipolari, amacrine e ganglionari, di cui alcune specializzate nella trasformazione del segnale luminoso in segnale elettrico chiamate fotorecettori che sono i coni ed i bastoncelli. I primi sono circa 6,5 milioni localizzati nella fovea e consentono la visione nitida e la percezione dei colori, mentre i bastoncelli, sono cellule specializzate per la visione notturna (a basse luminanze, praticamente in bianco/nero), sono circa 120 milioni e sono distribuiti intorno alla fovea, nella restante retina e veicolano le informazioni provenienti dal restante campo visivo. Esistono tre tipi di coni deputati alla percezione dei tre colori primari (rosso, giallo e blu) e come i bastoncelli, sono orientati verso la parte interna dell’occhio cosicché un raggio di luce, prima di stimolare un fotorecettore, penetra tutti gli strati retinici, sino a raggiungere l’epitelio pigmentato (membrana che fa parte della retina con funzioni di nutrizione e di barriera, molto ricca di melanina) che permette di filtrare ed assorbire la luce incidente evitando i fenomeni di riflessione della luce all’interno dell’occhio. Le affezioni vascolari, infiammatorie ed infettive della retina sono dette retiniti, mentre la sua degenerazione interessa prevalentemente l’area maculare in età senile.
Macula
La macula è l’area retinica più importante per la vista, quella che ci consente di discriminare nitidamente le immagini ed è la struttura nervosa responsabile dell’acuità visiva. Come in tutta la retina anche in questa sede sono presenti i fotorecettori (cellule nervose specializzate nella percezione della luce), detti coni, indispensabili per la visione nitida e dei colori e sono circa 6,5 milioni (mentre la restante parte della retina è costituita da oltre 120 milioni di bastoncelli, cellule specializzate nella percezione della bassa intensità di luce,ma non dei colori). La macula è situata al polo posteriore dell’occhio, ha un diametro di circa 5 mm se ne riconosce al suo interno, un’area con una depressione centrale: la fovea (di circa 1,5 mm2), priva di capillari e di bastoncelli e con un’altissima concentrazione di coni; si tratta della zona avente la massima acuità visiva, al cui interno, a sua volta, è descritta un’area ancora più piccola, senza vasi detta foveola, di appena 0,35 mm di diametro fittamente stipata di coni. Le informazioni visive qui raccolte vengono inviate, tramite il nervo ottico e la radiazione ottica, all’area cerebrale corticale occipitale (area calcarina), area corticale occupata per la sua gran parte proprio dalla rappresentazione dell’area maculare.
La macula è quindi l’area retinica per eccellenza ed è particolarmente suscettibile alle alterazioni metaboliche dell’organismo. Danni strutturali in questa piccolissima area retinica portano a gravi menomazioni della vista. E’ purtroppo quello che si verifica nelle degenerazioni maculari senili, nella maculopatia miopica evoluta e nelle maculopatie tossiche ed infettive.
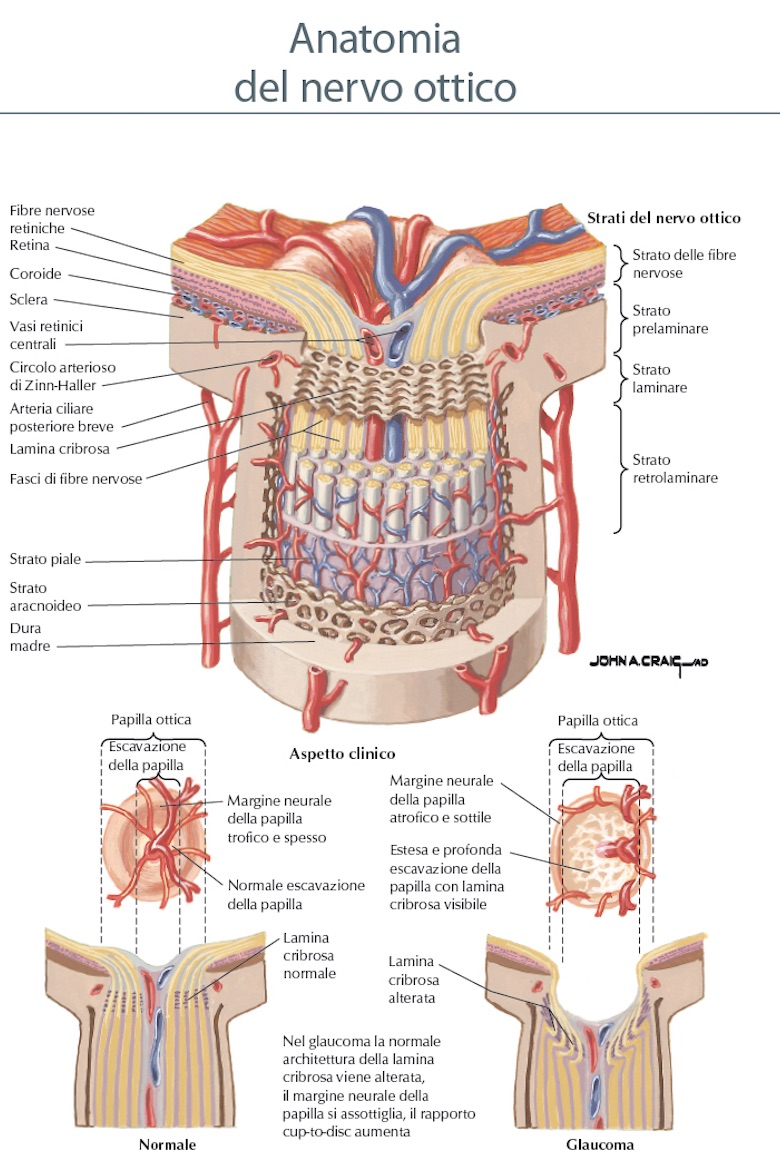
Nervo Ottico
Il nervo ottico (2° nervo cranico) è il “filo elettrico” che collega la nostra fotocamera (cioè l’occhio) al cervello. Infatti trasporta gli impulsi nervosi sensoriali provenienti da più di un milione di cellule gangliari (per lo più le informazioni riguardanti la visione centrale) della retina ai centri visivi del corteccia occipitale. La testa del nervo ottico, posizionata al polo posteriore, si osserva guardando il fondo oculare (papilla ottica o disco ottico), ha un diametro di circa 1,5 mm ed è classicamente descritta ”a margini netti e di colorito roseo. Il nervo ottico è costituito dagli assoni delle cellule ganglionari. Le cellule della retina sono stratificate in celluleorizzontali, bipolari, amacrine e ganglionari. Gli assoni di queste ultime, abbiamo detto, formano il nervo ottico che prosegue dietro il bulbo, nel tratto orbitario e nel tratto intracranico. A questo punto il nervo ottico di ciascun occhio si riunisce con l’altro originando un struttura a forma di “X” detta chiasma ottico. In questo incrocio di fibre nervose, situato proprio sopra della ghiandola ipofisi, circa la metà delle fibre ottiche di ciascun occhio decussano (cioè si incrociano) per poi raggiungere un particolare nucleo (corpo genicolato laterale) e proseguono nella radiazione visiva (la radiazione ottica ) del lato opposto per raggiungere i lobi occipitali nella parte posteriore del cervello (area calcarina). Questo particolare decorso delle fibre ottiche consente la visione binoculare. L’area retinica occupata dal nervo ottico, è ovviamente priva di fotorecettori ed è conosciuta come“macchia cieca” al campo visivo ed è una piccola area nella quale non vediamo, ma che nello svolgimento delle attività quotidiane non viene mai percepita. La retina, la papilla ottica, il nervo ottico, il chiasma ottico, il tratto ottico, le radiazioni ottiche ed i centri visivi del cervello sono topograficamente organizzate per consentire la percezione del campo visivo binoculare.
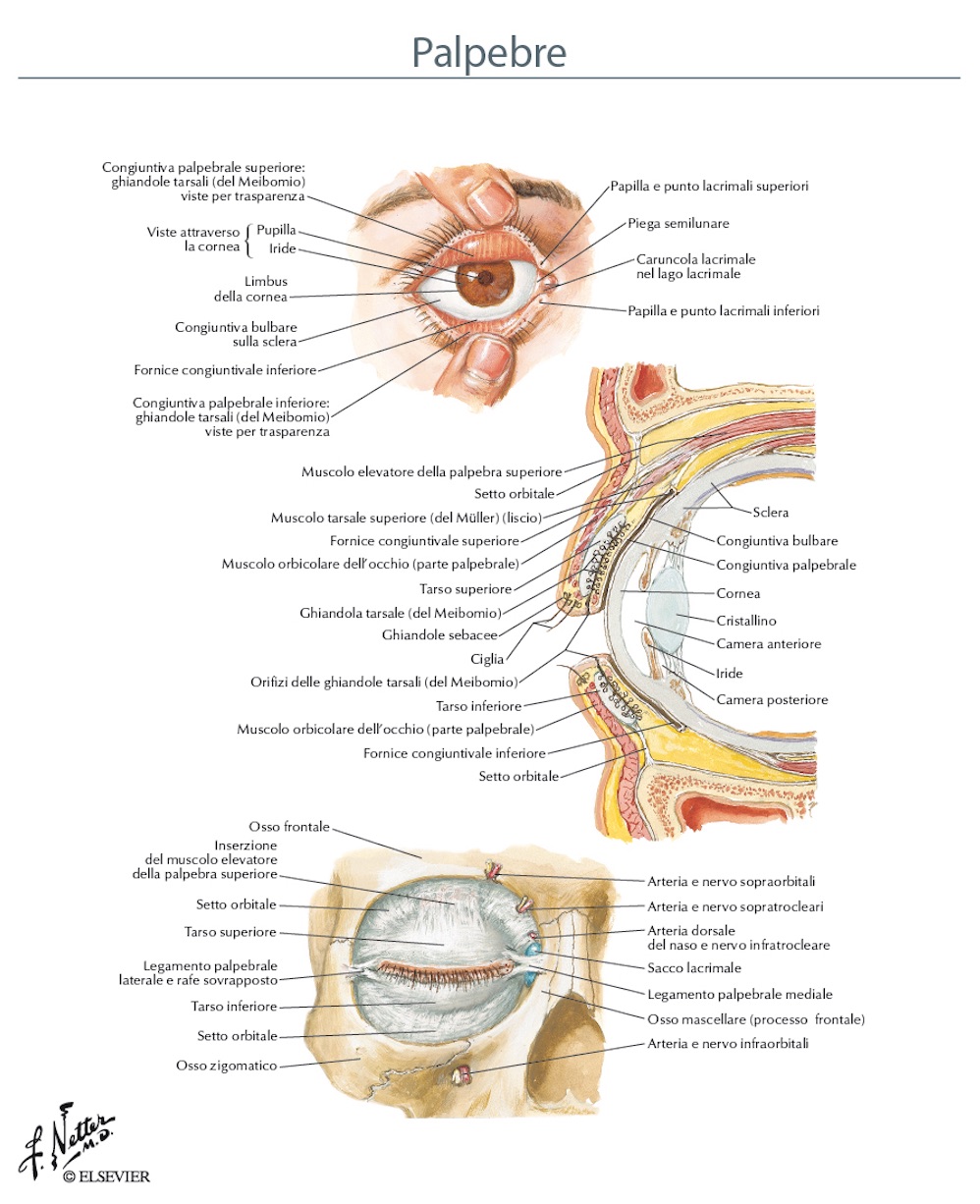
ANATOMIA DELLE PALPEBRE
Le palpebre sono due formazioni laminari disposte al davanti dell’occhio (o bulbo oculare) e costituite da un’impalcatura fibro-muscolare rivestita anteriormente dalla cute e posteriormente dalla congiuntiva. Si distinguono, per la loro posizione, in palpebra superiore e palpebra inferiore. In ciascuna palpebra si considerano una faccia anteriore (o cutanea) e una faccia posteriore (o congiuntivale); le due facce continuano l’una nell’altra in corrispondenza del margine libero. Con i loro margini liberi le due palpebre delimitano un’apertura, detta rima palpebrale.
La palpebra superiore, assai più mobile, ha inizio subito al di sotto della linea del sopracciglio, a livello del margine superiore dell’apertura orbitaria. Rispetto alla palpebra inferiore è molto più estesa anche se, a occhio aperto, parte di essa si nasconde nel solco orbitopalpebrale superiore, un solco cutaneo che decorre parallelamente e al di sotto del bordo superiore dell’apertura dell’orbita.
La palpebra inferiore continua in basso con la regione della guancia, dalla quale è separata da un solco poco evidente (solco palpebromalare) che corrisponde circa al margine inferiore dell’apertura dell’orbita.
In ciascuna palpebra si distinguono due parti: una a contatto con il globo oculare e provvista di un’apertura costituita principalmente dal tarso (parte tarsale della palpebra); l’altra, non a contatto con il bulbo oculare, priva del tarso e in rapporto con il margine (superiore o inferiore) dell’apertura dell’orbita (parte orbitaria). La faccia posteriore delle palpebre è rivestita dalla congiuntiva che, in corrispondenza dei fornici congiuntivali, abbandona la palpebra stessa per andare a rivestire la porzione anteriore del bulbo. Il margine libero di ciascuna palpebra si può dividere in due parti: una laterale (o ciliare), più lunga, e l’altra mediale (o lacrimale), molto breve. Il limite fra le due porzioni è segnato da un piccolo rilievo, la papilla lacrimale, sul quale si trova l’orifizio appena visibile del condotto lacrimale (punto lacrimale). Il punto lacrimale è rivolto in dietro, così da essere a contatto con la falda di liquido lacrimale che bagna costantemente e in modo uniforme la cornea e la congiuntiva. La parte ciliare del margine è limitata in avanti dal lembo anteriore dal quale emergono le ciglia; in dietro è limitata dal lembo posteriore, a livello del quale si aprono gli sbocchi delle ghiandole tarsali (di Meibomio) e ha inizio la congiuntiva palpebrale. La sottile striscia cutanea interposta fra il lembo anteriore e il lembo posteriore prende il nome di interstizio: vi corrisponde, in profondità, la parte principale del muscolo ciliare (di Riolano) che contraendosi mantiene il lembo posteriore a contatto con il bulbo oculare.
Le estremità dei margini liberi delle due palpebre si riuniscono formando due angoli, laterale e mediale. L’angolo mediale, arrotondato, è delimitato dalla parte lacrimale dei due margini; nel suo fondo, che ha il nome di lago lacrimale, compaiono due particolari formazioni: la caruncola lacrimale medialmente e la piega semilunare lateralmente.
La caruncola lacrimale è una piccola escrescenza (determinata da una masserella adiposa) rivestita di mucosa congiuntivale in prossimità della sua base d’impianto e da un epitelio pavimentoso composto, in rapporto con rudimentali formazioni pilifere e ghiandole sebacee, nella sua parte più sporgente. Essa deve essere considerata come il tratto di passaggio fra l’epitelio del margine libero della palpebra e quello della congiuntiva dei fornici i quali, a livello della caruncola, s’incontrano.
La piega semilunare è una piega verticale dalla forma a falce con la concavità rivolta lateralmente. È formata dalla congiuntiva e si trova tra la caruncola lacrimale e la congiuntiva bulbare.